Sistem Saraf
- Pemeriksaan Rangsang Meningeal Tingkat Keterampilan: 4A
Tujuan
a. Melakukan penilaian kaku kuduk
b. Melakukan pemeriksaan Lasegue
c. Melakukan pemeriksaan Kernig
d. Melakukan pemeriksaan Brudzinski I
e. Melakukan pemeriksaan Brudzinski II Alat dan Bahan: -
Teknik Pemeriksaan
a. Siapkan alat dan bahan.
b. Jelaskan kepada pasien jenis dan prosedur pemeriksaan yang dilakukan.
c. Cuci tangan dahulu.
d. Pemeriksaan kaku kuduk.
-
Pasien dalam posisi berbaring tanpa menggunakan bantal kepala.
-
Pemeriksa berdiri di sebelah kiri pasien.
-
Tangan kiri pemeriksa ditempatkan dibelakang kepala pasien.
-
Tempatkan tangan kanan pemeriksa pada sternum pasien, untuk memfiksasi tubuh pasien.
-
Dengan hati-hati, putar kepala pasien ke kanan dan kiri.
-
Selanjutnya, dengan hati-hati, fleksikan kepala pasien sehingga dagu pasien menyentuh dada.
-
Nilai adakah nyeri atau tahanan pada leher saat pemeriksaan ini dilakukan.
e. Pemeriksaan lasegue
-
Pasien dalam posisi berbaring tanpa menggunakan bantal kepala dengan kedua tungkai diekstensikan (lurus).
-
Pemeriksa mengangkat salah satu kaki dengan fleksi pada sendi panggul.
-
Nilai adanya tahanan atau rasa nyeri.
-
Lakukan pemeriksaan pada tungkai lainnya dan bandingkan hasilnya.
f. Pemeriksaan kernig
-
Pasien dalam posisi berbaring tanpa menggunakan bantal kepala dengan kedua tungkai diekstensikan (lurus).
-
Pemeriksa memfleksikan sendi panggul dan lutut sehingga membentuk sudut 90 derajat.
-
Kemudian tungkai bawah diekstensikan.
-
Nilai adanya tahanan maupun rasa nyeri.
-
Lakukan pemeriksaan pada tungkai lainnya dan bandingkan hasilnya.
g. Tanda Brudzinski I
-
Saat dilakukan prosedur pemeriksaan kaku kuduk, nilai posisi kaki pasien.
-
Adakah fleksi pada kedua tungkai.
h. Tanda Brudzinski II
-
Pasien dalam posisi berbaring tanpa menggunakan bantal kepala dengan kedua tungkai diekstensikan (lurus).
-
Tungkai difleksikan pada sendi panggul dan lutut.
-
Nilai tungkai lainnya, adakah fleksi yang terjadi.
-
Lakukan pemeriksaan pada tungkai lainnya dan bandingkan hasilnya.
Analisis Hasil Pemeriksaan
a. Pemeriksaan kaku kuduk
Saat kepala digerakkan ke kanan dan ke kiri, normalnya tidak ada tahanan maupun rasa nyeri. Tahanan dan rasa nyeri dapat terjadi pada arthrosis dan myalgia. Saat kepala difleksikan, normalnya tidak terdapat tahanan sehingga dagu pasien dapat bergerak maksimum mendekati dada pasien. Adanya tahanan terdapat pada kondisi arthrosis, iritasi meningeal dan negativisme.
b. Pemeriksaan Lasegue
Pada saat tungkai difleksikan, normalnya tungkai dapat mencapai sudut 70 derajat dari permukaan horizontal sebelum
terdapat tahanan atau rasa sakit. Bila tahanan atau rasa sakit ini timbul sebelum mencapai sudut tersebut, maka dikatakan lasegue positif. Lasegue positif dapat ditemukan pada rangsang selaput otak, isialgia dan iritasi pleksus lumbosakral.
Gambar 14. Pemeriksaan Laseque
c. Pemeriksaan Kernig
Pada saat tungkai bawah diekstensikan, normalnya tungkai dapat mencapai sudut 135 derajat dari tungkai atas sebelum terdapat tahanan atau rasa sakit. Bila tahanan atau rasa sakit ini timbul sebelum mencapai sudut tersebut, maka dikatakan kernig positif. Lasegue positif dapat ditemukan pada rangsang selaput otak, isialgia dan iritasi pleksus lumbosakral.
Gambar 15. Pemeriksaan Kernig
d. Tanda Brudzinski I
Pemeriksaan ini dikatakan positif bila terdapat fleksi pada salah satu atau kedua tungkai. Perlu diketahui adanya kelumpuhan pada tungkai sebelum pemeriksaan, karena tungkai yang lumpuh tidak akan terjadi fleksi.
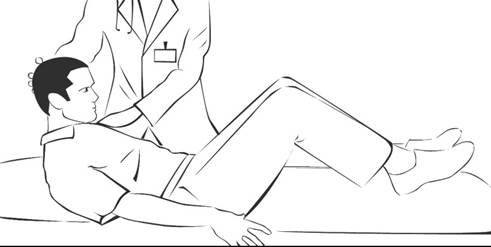
Gambar 16. Pemeriksaan Brudzinski I
e. Tanda Brudzinski II
Pemeriksaan ini dikatakan positif bila saat salah satu tungkai difleksikan, tungkai lainnya terjadi fleksi. Pada tungkai yang lumpuh tidak terjadi fleksi.
Gambar 17. Pemeriksaan Brudzinski II
Referensi
a. Bickley, LS. Szilagyi PG: Bates’ Guide to Physical Examination and History Taking, 10th edition. Lippincott Williams & Wilkins, China, 2009.
b. Duijnhoven, Belle. Skills in Medicine: The Neurology Examination. 2009.
c. Lumbantobing. Neurologi Klinik Pemeriksaan Fisik dan Mental. Jakarta. Balai penerbit FKUI. 2008. p18-20.
- Pemeriksaan Nervus Kranialis Tingkat Keterampilan: 4A
Tujuan : menilai fungsi ke-12 saraf kranial.
Alat dan Bahan
a. Bubuk kopi
b. Teh
c. Tembakau
d. Gula
e. Garam
f. Jeruk
g. Pen light
h. Kartu Snellen
i. Ophtalmoskop
j. Kapas dipilin ujungnya
k. Garpu tala Teknik Pemeriksaan
a. Siapkan alat dan bahan.
b. Jelaskan kepada pasien jenis pemeriksaan yang akan dilakukan dan prosedurnya.
c. Pastikan pasien tidak mengalami sistem penghidu (contoh pilek)
d. Memeriksa N.I: olfaktorius.
-
Minta pasien untuk menutup kedua matanya dan menutup salah satu lubang hidung. Pemeriksaan dilakukan dari lubang hidung sebelah kanan.
-
Dekatkan beberapa benda di bawah lubang hidung yang terbuka, seperti kopi, teh, dan sabun.
-
Tanyakan kepada pasien apakah ia menghidu sesuatu, bila ya, tanyakan jenisnya. Pemeriksa juga dapat memberikan pilihan jawaban bila pasien merasa menhidu sesuatu namun tidak dapat mengenalinya secara spontan, seperti, “Apakah ini kopi, atau teh?”
-
Kemudian lakukan prosedur yang sama pada lubang hidung yang lain.
e. Melakukan pemeriksaan pupil (N. II):
-
Pasien diminta berbaring.
-
Inspeksi kedua pupil dan catat ukuran dan bentuknya.
-
Bandingkan kanan dan kiri.
-
Tempatkan tangan diantara kedua mata.
-
Minta pasien untuk memfiksasi pandangan ke depan. Sinari salah satu mata dari arah tepi (pasien tidak boleh melihat kearah sinar dan sumber cahaya harus cukup terang)
-
Catat reaksi pupil baik langsung maupun tidak langsung.
-
Lakukan prosedur yang sama pada mata yang lain.
f. Prosedur pemeriksaan lapang pandang (N. II):
-
Untuk pemeriksaan ini, pemeriksa dan pasien duduk berhadapan dengan lutut pemeriksa hampir bersentuhan dengan lutut pasien. Tinggi mata pemeriksa sama dengan pasien.
-
Pemeriksaan dilakukan satu per satu (monokuler), dimulai dengan mata kanan.
-
Pada saat memeriksa mata kanan, pasien diminta menutup mata kiri dengan telapak tangan pasien, tidak ditekan. Sedangkan pemeriksa menutup mata kanannya.
-
Tempatkan tangan pemeriksa yang bebas di bidang imajiner antara lutut pasien dan pemeriksa. Jarak antara bidang imajiner ini dengan mata pemeriksa sama dengan jaraj bidang imajiner dengan mata pasien.
-
Pemeriksa dan pasien saling bertatapan, pasien diminta untuk memfiksasi pandangannya kedepan. Kemudian pemeriksa menggerakkan tangannya pada bidang imajiner tersebut dari tepi ke tengah bidang. Saat melakukan ini, pemeriksa dapat menggerakan jari-jarinya atau diam dan minta pasien menyebutkannya. Tanyakan kepada pasien apakah ia dapat melihat tangan pemeriksa atau tidak. Lakukan pemeriksaan pada empat kuadran kuadran (temoral atas, nasal bawah, nasal atas, temporal bawah).
-
Lakukan prosedur yang sama terhadap mata yang lain.
g. Pemeriksaan fundus mata (N. II):
-
Untuk memeriksa fundus, pupil harus cukup berdilatasi, sehingga sebelum melakukan pemeriksaan pasien dapat diberikan cairan midriatikum.
-
Cahaya pada ruang periksa diredupkan.
-
Pemeriksa dan pasien duduk berhadapan.
-
Nyalakan oftalmoskop.
-
Atur lensa pada oftalmoskop (sesuaikan bila pemeriksa memiliki kelainan refraksi). Atur dioptri funduskopi sesuai dengan visus pasien, mata pemeriksa harus normal atau menggunakan kacamata sesuai visus.
-
Atur jenis cahaya pada jenis lingkaran penuh.
-
Pasien diminta memfiksasi pandangan jauh melewati bahu pemeriksa.
-
Saat memeriksa mata kanan pasien, pemeriksa meletakkan oftalmoskop di depan mata kanannya, dipegang dengan tangan kanan. Sedangkan tangan kiri pemeriksa memfiksasi kepala pasien.
-
Amati ke dalam pupil dengan sudut aksis 0o untuk melihat diskus optikus dan pembuluh darah retina. Nilai retina, diskus optikus, cup-disc ratio dan pembuluh darah retina. Kemudian arahkan 15o ke temporal untuk menilai daerah sekitarnya.
-
Lakukan prosedur yang sama terhadap mata lainnya.
-
Pemeriksaan refleks cahaya dilakukan bersama dengan pemeriksaan N III.
h. Pemeriksaan NIII (Occulomotorius): Inspeksi kelopak mata
-
Pemeriksa dan pasien duduk berhadapan
-
Amati kedua kelopak mata pasien, bandingkan kanan dan kiri.
-
Amati bila pasien menengadahkan kepala atau mengangkat alisnya untuk mempertahankan mata tetap terbuka.
-
Apabila pemeriksa mencurigai adanya ptosis pada mata kanan, kiri atau kedua mata, minta pasien menutup matanya beberapa menit kemudian buka mata pasien dan nilai kembali.
i. Menilai posisi bola mata:
-
Inspeksi posisi kedua mata
-
Nilai bila mata pasien juling.
-
Tanyakan apakah pasien memiliki keluhan pandangan ganda.
-
Apabila pemeriksa tidak yakin bila pasien memiliki strabismus, sinari mata dari jarak 30 cm dengan letak tepat di tengah antara kedua mata dan minta pasien melihat ke sumber cahaya.
-
Lihat refleksi cahaya pada kedua mata pasien. Normalnya refleksi cahaya berada tepat di tengah pupil.
j. Pemeriksaan reaksi konvergensi:
-
Persiapkan pasien dalam posisi berbaring.
-
Minta pasien untuk memfiksasi penglihatan pada jari anda yang berjarak 1 m di depan wajah pasien. Tangan pemeriksa yang lain dapat digunakan untuk mengangkat kelopak mata atas pasien agar pupil lebih terlihat.
-
Sambil memperhatikan ukuran pupil pasien, pemeriksa secara perlahan mendekatkan jarinya mendekati pasien ke titik antara kedua alis pasien.
-
Minta pasien untuk mengikuti pergerakan tangan pemeriksa.
-
Amati reaksi pupil selama pemeriksaan kovergensi ini.
k. Pemeriksaan pergerakan bola mata (NIII, IV, VI):
-
Persiapkan pasien dalam posisi berbaring.
-
Pemeriksa mengangkat telunjuknya didepan mata pasien dan minta pasien untuk memfiksasi penglihatannya pada ujung jari pemeriksa dan untuk mengikuti pergerakan tangan pemeriksa.
-
Minta pasien untuk memfiksasi kepalanya sehingga hanya bola matanya saja yang bergerak.
-
Pemeriksa menggerakkan tangannya ke kanan dan kiri, kiri atas, kanan atas, kiri bawah dan kanan bawah serta atas bawah melewati titik tengah (6 arah).
-
Pada saat melakukan pemeriksaan ini, sudut penglihatan tidak boleh lebih dari 45o.
-
Tanyakan kepada pasien apakah ia merasakan adanya penglihatan ganda pada saat mengikuti gerakan jari.
-
Bila ya, tanyakan di arah mana saja.
-
Kembali periksa arah dimana pasien merasakan adanya penglihatan ganda, lalu tutup salah satu mata secara bergantian.
-
Tanyakan pada mata sebelah mana pasien tidak dapat melihat tangan pemeriksa.
l. Pemeriksaan refleks kornea (N. V):
-
Persiapkan pasien dalam posisi berbaring. Pemeriksa berada di sisi pasien.
-
Angkat kelopak mata atas pasien, kemudian minta pasien untuk melirik ke sisi berlawanan dari tempat peeriksa.
-
Sentuh sklera dengan ujung kapas dari sisi ke arah kornea tanpa menyentuh bulu mata maupun konjungtiva.
-
Perhatikan adanya refleks mengedip dari pasien.
-
Lakukan pemeriksaan pada mata lainnya dan bandingkan hasilnya.
-
Pemeriksaan N V juga digunakan untuk menilai lesi pada herpes di V.1 V.2 dan V.3
m. Penilaian otot temporal dan masseter.
-
Minta pasien untuk mengatupkan rahangnya sekuat mungkin.
-
Pemeriksa melakukan palpasi pada otot temporal dan masseter pasien. Kemudian nilai kekuatan tonusnya.
n. Penilaian kesimetrisan wajah (N. VII):
-
Amati wajah pasien dan nilai kesimetrisannya sisi kanan dan kiri. Adanya ketidaksimetrisan yang ringan pada saat istirahat bersifat fisiologis.
-
Minta pasien untuk:
a) Mengangkat kedua alis
b) Menutup kedua mata dengan kuat
c) Menggembungkan pipi
d) Mencucu
e) Memperlihatkan gigi-giginya
-
Amati apakah pasien dapat melakukan seluruh gerakan yang diminta dan nilai kesimetrisannya.
-
Amati seluruh mimik spontan pada pasien, seperti tersenyum atau tertawa dan nilai kesimetrisannya. Pemeriksaan simetris wajah. dibedakan atas dan bawah untuk membedakan tipe sentral dan perifer.
-
Periksa pula refleks dan sensori khusus di lidah 2/3 anterior.
o. Penilaian sensasi wajah (N. V):
-
Persiapkan pasien dalam posisi duduk atau berbaring.
-
Pemeriksaan awal pasien dengan mata terbuka sehingga ia dapat melihat stimulus apa yang akan ia identifikasi.
-
Sentuh pasien di daerah wajah dengan kapas di beberapa tempat, bandingkan kanan dan kiri.
-
Kemudian dengan mata tertutup, tanyakan apakah pasien merasakan stimuli sentuhan yang diberikan dan minta ia mengidentifikasi letak stimuli. Bandingkan kanan dan kiri.
-
Perhatikan adanya penurunan fungsi sensoris yang ditandai dengan adanya perbedaan sensasi stimuli pada pasien. Walaupun pasien dapat menyebutkan seluruh letak stimuli sehingga perlu ditanyakan apakah ia merasakan adanya perbedaan sensasi dari setiap stimuli yang diberikan.
p. Penilaian indra pendengaran: lateralisasi, konduksi udara dan tulang (**N.**VIII) lihat materi tentang INDERA: Tes Pendengaran
q. Pemeriksaan nistagmus:
-
Persiapkan pasien dalam posisi duduk di hadapan pemeriksa.
-
Minta pasien memfiksasi matanya pada jari anda yang berjarak 75 cm di depan wajah pasien dan minta ia mengikuti gerakan tangan anda tanpa menggerakkan kepala.
-
Sundut pandang mata tidak lebih dari 45o. Nistagmus yang terjadi pada sudut pandang yang lebih besar dapat bersifat fisiologis.
-
Amati timbulnya nistagmus. Tentukan arah nistagnus, lamanya, dan apakah terjadi pada fase cepat atau lambat.
-
Perlu disebutkan apakah kelainan bersifat sentral dan perifer, vestibuler dan non vestibuler.
r. Inspeksi palatum:
-
Minta pasien untuk membuka mulutnya dan nilai posisi arkus palatum
-
Minta pasien mengatakan “aa”.
-
Nilai apakah arkus palatum berkontaksi secara simetris.
s. Penilaian otot sternomastoid dan trapezius (N. XI):
Otot Sternocleidomastoideus:
-
Pemeriksa berdiri di belakang pasien dan letakkan tangan kanan pada rahang bawah kanan pasien.
-
Minta pasien untuk mendorong tangan anda dengan menggerakkan kepala ke sisi kanan.
-
Dengan cara ini, nilai kekuatan otot sternocleidomastoideus kiri.
-
Lakukan prosedur ini terhadap rahang kiri untuk menilai kekuatan otot sternocleidomastoideus kanan.
Otot Trapezius:
-
Pemeriksa berada di belakang pasien.
-
Minta pasien mengangkat kedua bahunya.
-
Tempatkan kedua tangan pemeriksa diatas behu pasien dan coba untuk menurunkannya.
-
Nilai kekuatan otot trapezius dan bandingkan kanan dan kiri.
t. Pemeriksaan lidah (N. XII):
-
Minta pasien untuk membuka mulutnya.
-
Nilai bentuk dan kedudukan lidah di dalam rongga mulut.
-
Nilai apakah lidah merapat kearah kanan atau kiri.
-
Minta pasien menekan pipi kanan dan kiri menggunakan lidah sedangkan pemeriksa mendorong lidah pipi luar.
-
Nilai kekuatan lidah dan bandingkan kanan dan kiri.
-
Nilai ada tidaknya atrofi (lidah terlihat licin) dan fasikulasi (gelombang pada otot-otot lidah).
-
Minta pasien menjulurkan lidah.
-
Nilai bentuk dan posisi lidah saat dijulurkan. Apakah lurus ditengah, deviasi ke arah kanan atau kiri.
Analisis Hasil Pemeriksaan
a. Pemeriksaan N I:
Kehilangan kemampuan menghidu dapat disebabkan oleh beberapa hal, termasuk penyakit pada rongga hidung, trauma kepala, akibat merokok, proses penuaan, dan pengguanaan kokain. Kelaianan ini dapat juga bersifat kongenital.
b. Pemeriksaan N II : Refleks pupil:
Normalnya ukuran pupil kanan dan kiri sama besar. Saat diberikan rangsangan cahaya pupil mengalami konstriksi.
Pada pupil anisokor yang nyata pada pencahayaan terang, ukuran pupil tidak sama kanan dan kiri. Pupil yang berukuran lebih besar tidak dapat berkonstriksi dengan baik. Penyebab kelaianan ini antara lain trauma tumpul pada mata, glaukoma
sudut terbuka, dan gangguan saraf parasimpatik pada iris, seperti pada tonic pupil dan paralisis n.okulomotorius. Saat pupil anisokor pada cahaya yang redup, pupil yang lebih kecil tidak dapat berdilatasi dengan baik, seperti pada Horner’s syndrome. Hal ini disebabkan oleh gangguan saraf simpatik.
c. Pemeriksaan lapang pandang
(lihat Pemeriksaan Lapang Pandang)
d. Pemeriksaan fundus mata
Gambaran funduskopi normal
Warna kuning-orange Pembuluh darah sedikit pada disc Batas disc tegas
Atrofi optic Warna putih
Tidak terdapat pembuluh darah pada disc
Papiledema
Warna pink, hiperemis Pembuluh darah disc
lebih terlihat dan banyak
Disc sembab
_Coupping_pada glaucoma
Cup membesar, warna pucat
Gambar 19. Hasil funduskopi
e. Inspeksi kelopak mata
Ptosis terjadi pada palsy N III, Horner’s syndrome (ptosis, meiosis, anhidrosis) dan miastenia gravis.
f. Posisi bola mata dan pergerakan bola mata
Berikut ini adalah kelaianan posisi bola mata dan pergerakan mata:
Strabismus konvergen (esotropia)
Strabismus divergen (exotropia)
Paralisis N VI kiri
Paralisis NIV kiri
Paralisis N III kiri
Gambar 20. Kelainan posisi bola mata
g. Reaksi konvergensi
Pada tes konvergensi normalnya pupil mengecil (miosis).
h. Refleks kornea
Pada pemeriksaan ini reaksi normal yang ditimbulkan adalah refleks berkedip. Refleks ini menghilang ada kerusakan atau lesi N V. Lesi pada n VII juga dapat menyebabkan gangguan pada refleks ini.
i. Penilaian otot temporal dan masseter
Kelemahan atau hilangnya kontraksi otot temporal dan masseter pada salah satu sisi dapat menunjukkan adanya lesi N
V. Adanya kelemahan bilateral disebabkan oleh gangguan perifer atau sentral. Pada pasien yang tidak memiliki gigi, hasil pemeriksaan ini mungkin sulit dinilai.
j. Kesimetrisan otot wajah
Lipatan nasolabial yang mendatar dan kelopak mata yang jatuh kebawah menandakan adanya kelemahan fasial. Cedera perifer n VII, seperti pada Bell’s palsy, mempengaruhi otot wajah atas dan bawah sisi ipsilateral, sedangkan lesi sentral hanya mempengaruhi otot wajah bagian bawah. Pada paralisis wajah unilateal, sudut mulut sisi yang paralisis jatuh ke bawah saat pasien tersenyum atau meringis.
k. Penilaian sensasi wajah
Penurunan atau kehilangan sensasi wajah unilateral menunjukkan adanya lesi N V atau jalur interkoneksi sensoris yang lebih tinggi.
l. Pemeriksaan nistagmus
Nistagmus dapat menunjukkan adanya gangguan vestibular ataupun kelaianan sentral. Pada kelaianan nistagmus yang perlu dinilai antara lain:
-
Arah komponen cepat dan komponen lambat
-
Gerakan nistagmus
a) Vertikal
b) Horizontal
c) Rotatoar
- Arah pandangan dimana nistagmus muncul
m. Inspeksi palatum
Palatum tidak dapat naik pada lesi bilateral dari nervus vagus. Pada kelumpuhan unilateral, satu sisi palatum tidak dapat terangkat dan bersama-sama uvula tertarik ke arah sisi yang normal.
n. Penilaian otot sternomastoid dan trapezius
Kelemahan yang disertai atrofi dan fasikulasi menunjukkan adanya gangguan saraf perifer. Saat m.trapezius mengalami paralisis, bahu terkulai dan skapula terjatuh kebawah dan lateral.
Pada pasien dengan posisi berbaring yang mengalami kelemahan otot strenokleidomastoideus bilateral akan mengalami kesulitan mengangkat kepalanya dari bantal.
o. Pemeriksaan lidah
Pada pasien dengan paralisis N XII, inspeksi saat di dalam rongga mulut, dapat terlihat lidah terdorong ke sisi yang sakit dan saat lidah dijulurkan, maka akan terdorong ke sisi yang sehat. Interpretasi hasil perlu disebutkan apakah paralisis terjadi sentral atau perifer.
Referensi
a. Bickley. Bates Guide to Physical Examination and History Taking
8th Edition. 2002-08.
b. Duijnhoven, Belle. Skills in Medicine: The Pulmonary Examination. 2009.
- Pemeriksaan Refleks Fisiologis Tingkat Keterampilan: 4A
Tujuan: Menilai refleks fisiologis serta mengenali kelainannya. Alat dan Bahan: Palu refleks.
Teknik Pemeriksaan
a. Persiapkan alat yang dibutuhkan
b. Menilai Refleks tendon (bisep, trisep, pergelangan, patella, tumit):
Tendon bisceps (posisi pasien duduk)
-
Apabila pemeriksa tidak kidal, pegang siku pasien dengan tangan kiri.
-
Lengan bawah pasien harus rileks berada diatas lengan bawah pemeriksa.
-
Jempol kiri pemeriksa harus berada diatas tendon biscep di lipat siku pasien.
-
Ketuk jempol anda dengan palu refleks.
-
Nilai adanya kontraksi pada otot bisceps dan pergerakan lengan bawah, bandingkan kanan dan kiri.
Tendon biceps (posisi pasien berbaring)
-
Fleksikan lengan dan letakkan lengan bawah di atas abdomen.
-
Pastikan otot biscep dalam keadaan rileks dengan menggerakkan siku secara pasif.
-
Tempatkan jempol atau telunjuk kiri pemeriksa pada tendon bisceps di lipat siku pasien sebagai pemandu lokasi tendon otot biceps.
-
Ketuk jari pemandu dengan palu refleks.
-
Nilai adanya fleksi lengan bawah dan kontraksi pada otot bisceps, bandingkan kanan dan kiri.
Tendon triceps (posisi pasien duduk)
-
Fleksikan lengan bawah pasien secara pasif sehingga sikunya membentuk sudut 90o. Pegang pergelangan tangan pasien sehingga otot pasien benar-benar dalam keadan rileks.
-
Letakkan jari telunjuk pada tendon triceps sebagai pemandu.
-
Ketuk jari telunjuk dengan palu refleks, sekitar 3 cm diatas olecranon.
-
Nilai adanya ekstensi lengan bawah dan kontraksi pada otot triceps, bandingkan kanan dan kiri.
Tendon triceps (posisi pasien berbaring)
-
Lengan bawah pasien diposisikan diatas dadanya dalam posisi rileks, dengan siku fleksi 90o.
-
Dengan menggunakan satu tangan, pemeriksa memegang tangan atau pergelangan tangan pasien memfleksikannya sedikit lebih dari 90o, dengan terlebih dahulu mengerakkan siku pasien fleksi-ekstensi secara pasif.
-
Letakkan jari telunjuk pada tendon triceps sebagai pemandu.
-
Ketuk jari telunjuk dengan palu refleks, sekitar 3 cm diatas olecranon.
-
Ketuk tendon triceps dengan palu refleks, sekitar 3 cm diatas olecranon.
-
Nilai adanya ekstensi lengan bawah dan kontraksi pada otot triceps, bandingkan kanan dan kiri.
Pemeriksaan Refleks brachioradialis/ pergelangan tangan (pasien posisi duduk)
-
Posisi awal memegang lengan pasien seperti saat melakukan pemeriksaan refleks bisceps.
-
Kemudian ketuk di daerah 1 cm diatas prosesus radiostyloid dengan palu refleks.
-
Nilai adanya fleksi lengan bawah dan kontraksi otot brachioradialis, bandingkan kanan dan kiri.
Pemeriksaan Refleks brachioradialis/ pergelangan tangan (pasien posisi berbaring)
-
Posisi awal memegang lengan pasien seperti saat melakukan pemeriksaan refleks bisceps.
-
Pegang jari telunjuk pasien dengan satu tangan dan gerakkan dengan bawah dan pergelangan tangan pasien hingga otot rileks.
-
Kemudian ketuk di daerah 1 cm diatas prosesus radiostyloid dengan palu refleks.
-
Nilai adanya fleksi lengan bawah dan kontraksi otot brachioradialis, bandingkan kanan dan kiri.
KPR Patella (pasien posisi duduk)
-
Tungkai bawah pasien harus dalam keadaan menggantung dan rileks.
-
Yakinkan otot quadriceps pasien dalam keadaan rileks.
-
Ketuk tendon quadriceps dengan palu refleks, diantara patella dan tuberositas tibial.
-
Nilai adanya ekstensi tungkai bawah dan kontraksi otot quadriceps, bandingkan kanan dan kiri.
Patella (pasien posisi berbaring)
-
Pemeriksa menempatkan tangannya pada salah satu lutut pasien melewati bawah lutut yang akan diperiksa.
-
Yakinkan tangan pemeriksa yang bebas mengecek bahwa otot quadriceps pasien dalam keadaan rileks.
-
Ketuk tendon quadriceps dengan palu refleks, diantara patella dan tuberositas tibial.
-
Nilai adanya ekstensi tungkai bawah dan kontraksi otot quadriceps, bandingkan kanan dan kiri.
Tendon Achilles (pasen posisi berbaring)
-
Letakkan kaki pasien dalam posisi menyilang, satu kaki diatas kaki lainnya.
-
Pemeriksa memegang ujung kaki pasien dan menggerakkan pergelangan kakinya fleksi-ekstensi hingga otot rileks.
-
Pemeriksa menekan kaki pasien sehingga kaki pasien sedikit dorso fleksi.
-
Ketuk tendon Achilles dengan palu refleks.
-
Nilai adanya fleksi dorsum pedis atau ekstensi plantar pedis, bandingkan kanan dan kiri.
c. Refleks abdominal
-
Pasien berbaring dalam keadaan rileks.
-
Goreskan ujung lancip palu refleks dengan arah dari tepi ke umbilikus di enam regio abdomen (epigastrik, mesogastrik, hipogastrik, kanan dan kiri)
-
Nilai adanya pergerakan umbilikus yang disebabkan oleh adanya kontraksi otot abomen.
d. Refleks kremaster
-
Pasien berbaring diatas meja periksa
-
Goreskan ujung lanciip palu refleks didaerah paha dalam dengan arah dari distal ke proksimal.
-
Nilai bila terlihat testis terangkat, bandingkan kanan dan kiri.
e. Refleks anal
-
Pasien berbaring dengan posisi litotomi.
-
Dengan perlahan, goreskan ujung lancip palu refleks di sekitar anus dengan gerakkan melingkar.
-
Nilai adanya kontraksi dari muskulus sfingter ani eksternal.
f. Snout refleks (refleks regresi)
-
Dengan perlahan ketukkan jari pemeriksa diantara hidung dan mulut pasien.
-
Nilai respon mulut pasien berupa gerakan mencucu.
Analisis Hasil Pemeriksaan
a. Penilaian hasil pemeriksaan refleks:
-
0 : tidak ada refleks
-
1 : refleks lemah
-
2 : refleks normal
-
3 : refleks cepat
-
4 : refleks cepat dengan disertai klonus (beberapa kontraksi pendek dan ritmik)
b. Kelainan yang dapat ditemukan antara lain:
-
Hiporefleksia: Refleks menurun pada kelainan lower motor neuron.
-
Arefleksia. Dapat disebabkan oleh:
a) Lesi yang melibatkan saraf tepi (jalur aferen dan/atau eferen lengkung refleks).
b) Lesi pada bagian sentral (spinal root) dari lengkung refleks, seperti syringomalasia.
c) Fase akut dari cedera spinal.
d) Koma dalam.
e) Arefleksia kongenital, biasanya pada tungkai.
-
Hiperefleksia: refleks meningkat pada gangguan yang melibatkan upper motor neuron.
-
Adanya klonus merupakan tanda patologis dan indikasi adanya lesi pada central motor neuron (CML) diatas refleks cabang spinal. Pada bayi baru lahir atau pasien dengan refleks yang sangat cepat, klonus bertahan selama 3-4 ketukan didapatkan dikedua sisi.
Referensi
a. Bickley. Bates Guide to Physical Examination and History Taking
8th Edition. 2002-08.
b. Duijnhoven, Belle. Skills in Medicine: Neurology Examination. 2009.
- Pemeriksaan Refleks Patologis Tingkat Keterampilan: 4A Tujuan: Melakukan pemeriksaan
a. Hofmann tromner
b. Babinski
c. Oppenheim
d. Chaddock
e. Gordon
f. Schaefer
g. Gonda
Alat dan Bahan: palu refleks Teknik pemeriksaan
a. Siapkan alat dan bahan.
b. Jelaskan kepada pasien jenis dan prosedur pemeriksaan yang dilakukan.
c. Mencuci tangan.
d. Refleks Hoffman tromner
-
Minta pasien untuk melakukan hiperekstensi di pergelangan tangannya, kemudian ujung jari tengah disentil (snapped)
-
Lihat gerakan jari lainnya, hasil positif adalah bila jari-jari fleksi dan ibu jari adduksi
e. Kemudian, minta pasien berbaring di meja periksa dengan kedua tungkai diluruskan.
f. Refleks babinski
-
Pemeriksa memegang pergelangan kaki untuk memfiksasi kaki pasien.
-
Gunakan ujung tajam palu refleks untuk menggores telapak kaki bagian lateral, mulai tumit menuju pangkal jempol kaki.
-
Goresan dilakukan secara perlahan dan tidak sampai mengakibatkan rasa nyeri.
-
Lakukan prosedur pemeriksaan ini pada kaki lainnya dan bandingkan hasilnya.
Gambar 21. Refleks Babinski
g. Refleks Chaddock
Rangsangan diberikan dengan cara menggoreskan ujung runcing palu refleks di bagian lateral maleolus.
Gambar 22. Refleks Chaddock
h. Refleks Oppenheim
Rangsangan diberikan dengan mengurut dengan kuat tibia dan otot tibialis anterior dari arah proksimal ke distal.
Gambar 23. Refleks Oppenheim
i. Refleks Gordon
Rangsangan diberikan dengan mencubit otot gastroknemius.
j. Refleks Scaeffer
Rangsangan diberikan dengan mencubit tendon achilles
Gambar 24. Refleks Gordon
Gambar 25. Refleks Scaeffer
k. Refleks Gonda
Rangsangan diberikan dengan menekan kalah satu jari kaki dan melepaskannya.
Analisis hasil pemeriksaan
a. Refleks Hoffman tromner positif bilateral pada 25% orang normal, sedangkan bila unilateral merupakan indikasi lesi UMN diatas segmen servikal VIII.
b. Refleks dikatakan positif apabila pada saat dilakukan manuver- manuver diatas didapatkan gerakan dorsofleksi ibu jari kaki yang dapat disertai dengan gerak mekarnya jari-jari lainnya. Refleks-refleks ini positif pada lesi traktus piramidalis.
Referensi
a. Bickley, LS. Szilagyi PG: Bates’ Guide to Physical Examination and History Taking, 10th edition. Lippincott Williams & Wilkins, China, 2009.
b. Duijnhoven, Belle. Skills in Medicine: The Neurology Examination. 2009
c. Lumbantobing. Neurologi Klinik Pemeriksaan Fisik dan Mental. Jakarta. Balai penerbit FKUI. 2008. p46-47.
- Pemeriksaan Sistem Sensorik (Eksteroseptif Dan Proprioseptif) Tingkat Keterampilan: 4A
Tujuan: menilai fungsi sistem sensorik Alat dan Bahan
a. Tusuk gigi
b. Cotton__bud
c. Dua buah tabung reaksi
d. Air panas
e. Air dingin
f. Garpu tala Teknik Pemeriksaan
Disusun berdasar dermatom, mulai dari C3 untuk rangsang nyeri, raba halus dan suhu
a. Siapkan alat dan bahan.
b. Jelaskan kepada pasien jenis pemeriksaan yang akan dilakukan dan prosedurnya.
c. Penilaian sensasi nyeri:
-
Biarkan pasien merasakan perbedaan rangsangan saat pemeriksa menekan ujung runcing tusuk gigi dan ujung tumpul cotton bud pada area dimana pemeriksa yakin tidak terdapat defisit sensorik.
-
Minta pasien menutup mata.
-
Kemudian lakukan prosedur ini di beberapa tempat dengan menekankan ujung tajam tusuk gigi dan ujung tumpul cotton bud secara bergantian dan acak. Tanyakan kepada pasien setiap pemeriksa menekankan salah satu benda diatas, apakah pasien merasakan tajam atau tumpul.
-
Apabila terdapat gangguan membedakan sensasi tajam dan tumpul, gunakan istilah hipalgesia atau analgesia dan catat bagian tubuh yang mengalami gangguan.
d. Penilaian sensasi suhu:
-
Pada pemeriksaan ini, siapkan dua buah tabung reaksi yang berisi air dingin dan air panas.
-
Biarkan pasien merasakan perbedaan rangsangan suhu yang diberikan pada area dimana pemeriksa yakin tidak terdapat defisit sensorik.
-
Minta pasien menutup mata.
-
Sentuhkan rangsangan panas dan dingin di beberapa area pada tubuh pasien, tanyakan apa yang pasien rasakan setiap kali memberikan rangsangan.
-
Catat bagian tubuh mana saja yang mengalami gangguan dalam membedakan rangsangan suhu.
e. Penilaian sesasi raba halus:
-
Untuk pemeriksaan ini, gunakan ujung cotton bud.
-
Minta pasien untuk menutup mata.
-
Selalu sentuh pasien dengan sentuhan ringan, jangan di tekan.
-
Minta pasien mengatakan “ya” setiap kali pasien
merasakan kontak.
-
Minta pasien untuk menyebutkan bila pasien merasakan sensasi yang berbeda saat disentuh.
-
Catat bagian tubuh mana saja yang mengalami gangguan dalam membedakan rangsangan suhu.
f. Penilaian rasa posisi (propioseptif):
-
Minta pasien menutup mata.
-
Pegang jempol kaku pasien diantara jempol dan jari telunjuk pemeriksa.
-
Pastikan bahwa pemeriksa tidak menyentuh jari pasien yang lainnya.
-
Gerakkan jempol kaki pasien dan tanyakan bila pasien merasakan gerakan tersebut dan menyebutkan arahnya.
-
Lakukan juga prosedur ini pada ekstremitas atas.
-
Lakukan pula pemeriksaan getar dan posisi dua tempat (two point discrimination).
Analisis Hasil Pemeriksaan
a. Dengan menandai area yang mengalami defisit neurologis, pemeriksa dapat mengetahui adanya kelainan mononeuropathy, polineuropathy, lesi saraf tepi maupun lesi pada saraf sentral.
b. Penilaian sensasi nyeri dan suhu merupakan penilaian fungsi sensoris spinothalamikus sehingga kelainan pada pemeriksaan ini merupakan tanda adanya gangguan pada fungsi sensoris spinothalamiskus.
c. Penilaian sensasi raba dan posisi (propioseptif) merupakan penilaian fungsi sensoris kolumna dorsalis sehingga kelainan pada pemeriksaan ini merupakan tanda adanya gangguan pada fungsi sensoris kolumna dorsalis.
d. Kondisi yang melibatkan korda spinalis dapat menyebabkan gangguan pada salah satu fungsi tersebut, misanya fungsi sensoris spinothalamikus yang intak namun ada defisit dari fungsi sensoris kolumna dorsalis.
e. Berdasarkan lokasi gangguan fungsi sensoris, pemeriksa dapat memperkirakan kemungkinan letak lesi.
Referensi
a. Bickley. Bates Guide to Physical Examination and History Taking
8th Edition. 2002-08.
b. Duijnhoven, Belle. Skills in Medicine: Neurology Examination. 2009.
- Pemeriksaan Sistem Motorik Tingkat Keterampilan: 4A Tujuan
a. Menilai postur dan habitus (lihat materi tentang General Survey).
b. Menilai adanya gerakan involunter.
c. Menilai tonus otot.
d. Menilai kekuatan otot. Alat dan Bahan: -
Teknik Pemeriksaan
a. Siapkan alat dan bahan.
b. Jelaskan kepada pasien jenis dan prosedur pemeriksaan yang dilakukan.
c. Cuci tangan sebelum melakukan prosedur pemeriksaan.
d. Inspeksi:
-
Minta pasien berdiri dengan santai.
-
Nilai postur tubuh pasien dan kontur otot. Amati tanda- tanda adanya hipertrofi maupun atrofi otot.
-
Nilai adanya gerakan involunter seperti tremor, fasikulasi dan gerakan koreiform.
e. Penilaian tonus otot:
-
Persiapkan pasien dalam posisi berbaring, se-rileks mungkin.
-
Pegang lengan pasien dengan menempatkan tangan pemeriksa disekitar pergelangan tangan pasien (hanya di sendi siku dan lutut;sendi-sendi besar). Siku dalam keadaan menempel pada meja periksa.
-
Tempatkan jari-jari pemeriksa pada tendon biceps.
-
Fleksi dan ekstensikan sendi siku beberapa kali.
-
Nilai tonus otot-otot lengan atas pasien dan bandingkan kanan dan kiri.
-
Nilai juga tonus otot-otot tungkai atas dengan fleksi dan ekstensi secara pasif sendi panggul dan lutut.
f. Penilaian kekuatan otot:
-
Untuk menilai kekuatan otot, pasien harus mengkontraksikan ototnya secara maksimal.
-
Coba untuk membuat tahanan terhadap otot yang diperiksa dengan menggunakan tangan pemeriksa.
-
Saat menilai kekuatan otot pasien, coba untuk membuat perbandingan dengan kekuatan pemeriksa.
-
Buat penilaian semi kuantitatif berdasarkan skala 0-5. Area kepala dan leher
Lihat materi tentang SISTEM SARAF dalam pemeriksaan saraf kranial
Ekstremitas atas
M. serratus anterior
a. Pasien berdiri dengan kedua tangan diregangkan dan disandarkan pada dinding. Tinggi tangan yang menempel pada dinding kurang lebih sejajar dengan bahu.
b. Minta pasien mendorong tembok. Nilai kekuatan ototnya, bandingkan kanan dan kiri.
M. deltoideus
a. Minta pasien untuk mengekstensikan kedua lengannya ke arah samping dan minta ia untuk mempertahankan posisi tersebut.
b. Pemeriksa mencoba menekan kedua lengan pasien ke bawah dan nilai kekuatan ototnya, bandingkan kanan dan kiri.
M. biceps brachii
a. Minta pasien memfleksikan sendi sikunya dengan maksimal ke arah bahu, dengan posisi supinasi lengan bawah.
b. Pemeriksa mencoba meluruskan lengan pasien dan nilai kekuatan ototnya, bandingkan kanan dan kiri.
M. triceps brachii
a. Minta pasien mengekstensikan maksimal lengannya pada sendi siku.
b. Pemeriksa mencoba menekuk lengan pasien pada sendi siku, nilai kekuatan ototnya, bandingkan kanan dan kiri.
Muskulus-muskulus ekstensor pergelangan tangan
a. Minta pasien untuk mengekstensikan pergelangan tangannya dengan pronasi lengan bawah.
b. Pemeriksa mencoba memfleksikan pergelangan tangan, nalai kekuatan ototnya, bandingkan kanan dan kiri.
Muskulus-muskulus fleksor pergelangan tangan
a. Minta pasien meletakkan lengan bawahnya diatas meja pada posisi supinasi dan fleksi pada sendi pergelangan tangan.
b. Pemeriksa mencoba mengekstensikan pergelangan tangan pasien, nilai kekuatan ototnya, bandingkan kanan dan kiri.
Muskulus-muskulus fleksor jari
a. Minta pasien untuk menggenggam jari pemeriksa sekuatnya.
b. Pemeriksa mencoba melepaskan jari-jarinya dan nilai kekuatan ototnya, bandingkan kanan dan kiri.
Muskulus-muskulus ekstensor jari
a. Minta pasien meluruskan sendi-sendi jari tangannya.
b. Pemeriksa mencoba memfleksikan sendi-sendi jari pasien dan nilai kekuatan ototnya, bandingkan kanan dan kiri.
M. opponens pollicis
a. Minta pasien untuk menautkan ujung jempol dan ujung kelingkingnya sehingga membentuk lingkaran.
b. Pemeriksa mencoba melepaskan lingkaran tersebut dengan jarinya, nilai kekuatan ototnya, bandingkan kanan dan kiri.
Muskulus-muskulus interoseus
a. Minta pasien untuk mengekstensikan seluruh jarinya dan regangkan.
b. Pemeriksa melakukan hal yang sama dan menempatkan jari- jarinya diantara jari-jari pasien.
c. Minta pasien untuk merapatkan jari-jarinya sekuatnya.
d. Nilai kekuatan ototnya, bandingkan kanan dan kiri. Ekstremitas bawah
M. gluteus medius dan m. gluteus minimus
a. Minta pasien untuk berdiri tegak.
b. Amati apakah tubuh bagian atas pasien terlihat membungkuk.
c. Amati apakah pasien dapat mempertahankan pelvis pada posisi sejajar garis horizontal.
M. iliopsoas
a. Minta pasien berbaring di meja periksa dengan posisi sendi panggul fleksi maksimal.
b. Pemeriksa mencoba meluruskan sendi panggul pasien dan nilai kekuatan ototnya, bandingkan kanan dan kiri.
M. quadricep
a. Pemeriksa berdiri di sebelah kanan pasien.
b. Tempatkan tangan kanan pemeriksa pada pergelangan kaki kanan pasien yang sedang dalam posisi lurus, angkat sedikit kaki pasien.
a. Letakkan tangan kiri pemeriksa dibawah kaki kanan pasien tepat melewati bawah lutut dan pegang lutut kaki kiri pasien.
b. Tangan kanan pemeriksa mencoba untuk menekuk sendi lutut kanan pasien dan nilai kekuatan ototnya.
c. Lakukan prosedur yang sama untuk kaki sebelah kiri dan bandingkan kekuatannya.
M. femoral adductor
a. Pasien berbaring dengan posisi fleksi pada sendi panggul dan lutut. Rapatkan kedua lutut.
b. Pemeriksa mencoba memisahkan kedua lutut pasien dan nilai kekuatan ototnya, bandingkan kanan dan kiri.
M. hamstrings
a. Pasien berbaring dengan posisi fleksi pada sendi panggul dan fleksi maksimal pada sendi lutut sehingga tumit pasien menyentuh paha atas.
b. Pemeriksa mencoba mengekstensikan sendi lutut pasien dan nilai kekuatannya, bandingkan kanan dan kiri.
M. tibialis anterior dan m. extensor digitorum
a. Pasien berbaring dengan posisi kedua tungkai ekstensi. Minta pasien untuk menarik telapak kakinya ke arah kranial sehingga fleksi pada sendi pergelangan kaki (dorso fleksi).
b. Pemeriksa mencoba mendorong kaki pasien menjauhi tubuh dan nilai kekuatannya, bandingkan kanan dan kiri.
M. gastrocnemius
a. Pasien berbaring dengan posisi kedua tungkai ekstensi. Minta pasien untuk meluruskan telapak kakinya seperti menginjak rem (plantar fleksi).
b. Pemeriksa mencoba mendorong kaki pasien mendekati tubuh dan nilai kekuatannya, bandingkan kanan dan kiri.
M. peroneal
a. Tangan pemeriksa diletakkan di sisi luar kaki pasien sejajar jari kelingking.
b. Minta pasien mendorong tangan pemeriksa sekuatnya dan nilai kekuatan ototnya, bandingkan kanan dan kiri.
M. extensor hallucis longus
a. Tangan pemeriksa diletakkan di sisi dalam kaki pasien sejajar jempol.
b. Minta pasien mendorong tangan pemeriksa sekuatnya dan nilai kekuatan ototnya, bandingkan kanan dan kiri.
M. flexor hallucis longus
a. Minta pasien untuk memfleksikan kedua jempol kakinya.
b. Pemeriksa mencoba meluruskan kedua jempol pasien dan nilai kekuatan ototnya, bandingkan kanan dan kiri.
Analisis Hasil Pemeriksaan
a. Atrofi otot dapat ditemukan pada:
a) Penyakit kronis dan malnutrisi
b) Penyakit muskular
c) Setelah terjadi kerusakan saraf perifer
d) Setelah kerusakan traktus kortikospinal Bentuk atrofi dapat berupa:
-
Atrofi asimetris terjadi pada contohnya mononeuropathy.
-
Atrofi simetris terjadi pada contohnya penyakit muskular.
b. Gerakan involunter:
-
Fasikulasi merupakan kontraksi otot yang tidak beraturan. Kadaan ini dapat mengindikasikan adanya lesi motor neuron (contohnya polimielitis, amyotrophic lateral sclerosis) namun dapat juga tidak memiliki makna patologis.
-
Tremor merupakan gerakan involunter yang relatif berirama, yang kurang lebih dapat dibagi menjadi tiga kelompok:
a) Resting (Static) Tremors
Tremor ini paling mencolok saat istirahat dan dapat berkurang atau menghilang dengan adanya pergerakan.
b) Postural Tremors
Tremor ini terlihat saat bagian yang terkena aktif menjaga postur. Contohnya tremor pada hipertiroid dan tremor pada kecemasan atau kelelahan. Tremor ini dapat memburuk bila bagian yang terkena disengaja untuk mempertahankan suatu postur tertentu.
c) Intention Tremors
Merupakan tremor yang hilang saat istirahat dan timbul saat aktivitas dan semakin memburuk bila target yang akan disentuh semakin dekat. Penyebabnya antara lain gangguan jaras serebelar seperti pada multiple sclerosis.
Gambar 26. Tremor
- Tick
Tics merupakan gerakan yang singkat, berulang, stereotip, gerakan terkoordinasi yang terjadi pada interval yang tidak teratur. Contohnya termasuk berulang mengedip, meringis, dan mengangkat bahu bahu. Penyebab termasuk sindrom dan obat-obatan seperti Tourette, fenotiazin dan amfetamin.
Gambar 27. Tick
- Chorea
Gerakan Choreiform merupakan gerakan yang singkat, cepat, tidak teratur, dan tak terduga. Terjadi saat istirahat atau mengganggu gerakan terkoordinasi normal. Tidak seperti tics, chorea jarang berulang. Wajah, kepala, lengan bawah, dan tangan sering terlibat. Penyebabnya termasuk chorea Sydenham (dengan demam rematik) dan penyakit Huntington.
Gambar 28. Chorea
- Athetosis
Gerakan Athetoid lebih lambat dan lebih memutar dan menggeliat dibandingkan gerakan choreiform, dan memiliki amplitudo yang lebih besar. Paling sering melibatkan wajah dan ekstremitas distal. Athetosis sering dikaitkan dengan spastisitas. Penyebabnya antara lain cerebral palsy.
Gambar 29. Athetosis
c. Penilaian tonus otot:
-
Rigiditas: adanya tahanan pada seluruh pergerakan. Kondisi ini menandakan adanya keterlibatan sistem ekstrapiramidal.
-
Spastisitas: adanya tahanan pada bagian tertentu dari suatu gerakan, letaknya dapat bervariasi. kondisi ini menandakan adanya keterlibatan jaras kortikospinal (sistem piramidal).
-
Hipotonia: pada keadaan relaksasi pun biasanya otot teraba sedikit berkontraksi. Namun konduksi sensoris ke otot dapat terganggu, misalnya pada kerusakan saraf tepi yang berat atau kerusakan akut jalur kortikospinal, sehingga tonus otot dapat menghilang.
d. Penilaian pemeriksaan kekuatan otot:
0 : Tidak ada pergerakan sama sekali, tonus otot tidak teraba.
1 : Tonus otot teraba namun tidak ada pergerakan. Hanya bisa menggerakkan sendi kecil
2 : Terdapat pergerakan namun tidak dapat melawan gravitasi (gerakan menggeser ke kanan dan kiri). Hanya bisa menggeser di permukaan.
3 : Kekuatan otot hanya cukup untuk melawan gravitasi namun tidak dapat melawan tahanan ringan.
4 : Kekuatan otot dapat menahan tahanan ringan namun tidak dapat melawan tahanan maksimal.
5 : Kekuatan otot dapat menahan tahanan maksimal.
Referensi
a. Bickley. Bates Guide to Physical Examination and History Taking
8th Edition. 2002-08.
b. Duijnhoven, Belle. Skills in Medicine: Neurology Examination. 2009.
- Pemeriksaan Koordinasi Tingkat Keterampilan: 4A
Tujuan: Menilai fungsi koordinasi. Alat dan Bahan: -
Teknik Pemeriksaan
a. Jelaskan kepada pasien jenis pemeriksaan yang akan dilakukan dan prosedurnya.
b. Inspeksi cara berjalan (gait):
-
Minta pasien untuk berjalan melintasi ruangan beberapa kali.
-
Amati cara berjalan pasien, pola kontak kaki dengan lantai, ayunan tangan dan lebar langkah.
c. Pemeriksaan tandem gait:
-
Minta pasien untuk berjalan dalam satu garis lurus dengan cara ujung tumit menyentuh ujung jempol kaki dibelakangnya. Bila dibutuhkan, berikan contoh kepada pasien.
-
Amati cara berjalan pasien. Perhatikan bilamana pasien terlihat kehilangan keseimbangan.
d. Tes Romberg dan Romberg dipertajam:
-
Minta pasien berdiri dengn kedua kaki dirapatkan.
-
Pemeriksa berdiri di belakang pasien dengan posisi tangan pemeriksa berada di sisi pasien tanpa menyentuhnya.
-
Minta pasien untuk merentangkan kedua tangannya ke depan sejajar bahu dengan posisi supinasi.
-
Instruksikan kepada pasien untuk mempertahankan posisi kedua tangannya.
-
Bila pasien tidak terjatuh saat dilakukan pemeriksaan dengan mata terbuka, minta pasien untuk menutup kedua matanya.
-
Amati bila pasien kehilangan keseimbangan atau terjatuh. Nilai arah jatuh atau ayunan pasien.
e. Tes Telunjuk-Hidung:
-
Minta pasien menutup mata dan tentangkan tangan kanan jauh ke samping.
-
Minta pasien menyentuh hidungnya dengan jari telunjuk kanan, ulangi beberapa kali. Lakukan prodedur yang sama terhadap tangan kiri.
-
Nilai tandatanda hipermetria atau kecenderungan tremor saat pasien melakukan prosedur diatas.
-
Bila pemeriksa menemukan tanda hipermetria atau tremor, minta pasien melakukan prosedur pemeriksaan dengan mata terbuka.
-
Nilai apakah dengan mata terbuka pasien lebih mudah melakukan prosedur pemeriksaan. Bandingkan kanan dan kiri.
f. Tes Tumit-Lutut:
-
Minta pasien untuk menutup kedua matanya, kemudian menempatkan tumit kanan di atas lutut kiri.
-
Minta pasien untuk menurunkan tumitnya menyusuri tungkai bawah kaki kiri kebawah.
-
Lakukan rosedur bergantian dengan kaki kiri.
-
Nilai bila pasien menunjukkan tanda-tanda hipermetria atau ataksia, yaitu bila tumit berkali-kali terjatuh dari jalurnya pada tungkai bawah.
-
Bila pemeriksa menemukan tanda hipermetria atau ataksia, minta pasien melakukan prosedur pemeriksaan dengan mata terbuka.
-
Bandingkan kanan dan kiri.
g. Pemeriksaan Disdiadokokinesis:
-
Minta pasien melakukan gerakan tangan pronasi dan supinasi. Tangan kanan dimulai dari pronasi, tangan kiri dimulai dari supinasi, lakukan gerakan ini secepat mungkin.
-
Bila diperlukan pemeriksa boleh memberikan contoh pemeriksaan terhadap pasien.
-
Bandingkan kanan dan kiri.
Analisis Hasil Pemeriksaan
a. Keseimbangan pasien dipengaruhi oleh fungsi cerebellum dan sistem vestibular, serta propriosptif ekstremitas bawah, sehingga kelainan pada keseimbangan berhubungan dengan gangguan pada sistem-sistem tersebut.
b. Pola kontak kaki-lantai. Kondisi yang berhubungan dengan N.peroneal dapat menyebabkan drop foot. Pada keadaan ini, saat berjalan bagian kaki pasien yang lebih dulu menyentuh lantai adalah jempol kaki, diikuti telapak kaki, terakhir tumit.
c. Jarak antar langkah dapat memendek pada pasien dengan penyakit Parkinson. Pada keadaan ii juga dapat dilihat ayunan tangan berkurang saat pasien berjalan.
d. Pada pemeriksaan Romberg, dinyatakan positif bila pasien terlihat berayun atau pemeriksa harus memegang pasien untuk mencegah pasien terjatuh.
e. Apabila pasien terganggu koordinasinya hanya saat pasien menutup mata, maka pasien mengalami gangguan koordinasi karena proprioseptif yang tidak adekuat. Kondisi ini juga dikenal dengan ataksia sensoris.
f. Bila gangguan koordinasi meningkat saat pasien menutup mata, maka pasien mengalami gangguan koordinasi disebabkan oleh kondisi vestibular.
g. Bila gangguan koordinasi sama saat pasien menutup maupun membuka mata, maka gangguan koordinasi ini disebabkan oleh kondisi cerebelar.
h. Tes telunjuk hidung tidak terganggu pada pasien dengan gangguan ekstrapiramidal, namun mungkin terdapat tremor yang hilang bila pasien diminta melakukan gerakan yang bertujuan. Namun saat berdiri dan berjalan, pasien mengalami kesulitan akibat adanya gerakan involunter yang berlebihan, seperti pada pasien Parkinson.
Referensi
a. Bickley. Bates Guide to Physical Examination and History Taking 8th Edition. 2002-08.
b. Duijnhoven, Belle. Skills in Medicine: Neurology Examination. 2009.
- Pemeriksaan Fungsi Luhur Tingkat Keterampilan: 4A Tujuan: menilai fungsi luhur. Alat dan Bahan: -
Teknik Pemeriksaan
a. Penilaian tingkat kesadaran dengan skala koma glasgow (GCS) (lihat materi tentang General Survey bagian Penilaian Kesadaran).
b. Penilaian orientasi:
- Orientasi terhadap orang. Tanyakan kepada pasien:
a) Siapa nama anda?
b) Berapa usia anda?
c) Tanyakan juga kepada pasien apakah ia dapat mengenali orang-orang disekitarnya termasuk dokter dan perawat.
Nilai apakah pasien dapat mengenali orang-orang disekitarnya.
- Orientasi tempat Tanyakan kepadaa pasien:
Dimana anda berada saat ini? Dimana anda tinggal?
Nilai apakah pasien dapat mengetahui keberadaannya saat itu.
- Orientasi waktu Tanyakan kepada pasien:
Hari apa sekarang? Bulan apa sekarang?
Apakah saat ini pagi hari, siang atau malam?
Nilai apakah pasien dapat mengenali watu dengan baik.
c. Penilaian kemampuan berbicara dan berbahasa, termasuk penilaian afasia:
Saat melakukan wawancara atau anamnesis terhadap pasien pemeriksa dapat menilai karakteristik bicara pasien misalnya:
-
Kuantitas: apakah pasien banyak berbicara atau cenderung diam? Apakah pasien mengeluarkan komentar secara spontanatau hanya merespon pertanyaan yang bersifat langsung atau pertanyaan tertutup?
-
Kecepatan. Apakah pasien berbicara dengan cepat atau lambat?
-
Volume. Apakah bicara pasien kencang atau lembut?
-
Artikulasi. Apakah kata-kata yang diucapkan pasien jelas? Adakah suara mendengung saat pasien berbicara?
-
Kelancaran. Termasuk intonasi, nada bicara, isi dan penggunaan kata. Perhatikan adanya gangguan bicara spontan seperti adanya jeda dalam berbicara, nada bicara monoton, mengganti suatu kata yang tidak dapat terpikir oleh pasien dengan suatu frase untuk menggambarkan benda tersebut seperti mengganti kata pulpen dengan “benda yang dipakai untuk menulis”, atau adanya kesalahan penggunaan kata. Maka pemeriksa harus melakukan tes afasia.
Tes afasia:
| Pemahaman bahasa lisan | Minta pasien untuk mengikuti perintah seperti:“Tunjuk hidungmu”Lalu meningkat ke tingkat yang lebih sulit, seperti:“Tunjuk matamu, kemudian lututmu” |
| Repetisi | Minta pasien untuk mengulang frase atau |
| (mengulang) | kalimat yang diucapkan pemeriksa dengan tingkat kesulitan yang semakin meningkat: Buku,Rumah sakit,Ibu pergi belanja,Akhirnya dia bisa pergi juga. |
| Menamai danmenemukan kata | Minta pasien untuk menyebutkan bagiantubuh, atau menyebutkan benda yang ada di kamar mandi. |
| Membaca | Minta pasien untuk membaca dengan kencang. |
| Menulis | Minta pasien untuk menulis sebuah kalimat |
d. Penilaian daya ingat/memori:
- Memori jangka panjang
a) Tanyakan kepada pasien: Kapan anda lahir?
Dimana anda bersekolah saat SMP? Dimana anda tinggal saat kecil?
atau kejadian-kejadian yang terjadi di masa lalunya.
b) Saat melakukan pemeriksaan ini, pemeriksa sebaiknya mengkonfirmasi jawaban pasien kepada keluarga atau orang terdekat pasien.
- Memori jangka pendek
a) Tanyakan kepada pasien:
Apa yang anda makan saat sarapan pagi ini? Hari apa sekarang?
Apa yang anda lakukan sebelum datang ke rumah sakit?
dan sebagainya.
b) Saat melakukan pemeriksaan ini, pemeriksa sebaiknya mengkonfirmasi jawaban pasien kepada keluarga atau orang terdekat pasien.
- Memori segera
a) Pemeriksa meminta pasien untuk mengulang angka yang akan disebutkan oleh pemeriksa.
b) Pemeriksa mulai menyebutkan dua angka, kemudian tiga, empat, lima dan seterusnya.
c) Nilai apakah pasien dapat menyebutkan kembali deretan angka yang disebutkan oleh pemeriksa.
e. Penilaian konsentrasi
Penilaian konsentrasi dapat dilakukan dengan beberapa jenis tes:
- Deret angka:
Prosedur sama dengan pemeriksaan memori segera.
- Serial 7:
a) Minta pasien menghitung mundur dari 100.
b) Katakan pada pasien untuk melompati deret yang mengandung angka tujuh, seperti: 100,99,98,96,95,94,93,92,91,90,89,88,86..dan
seterusnya.
- Mengeja terbalik:
a) Pemeriksa menyebutkan sebuah kata dan mengejanya dari depan:
BUNGA : B-U-N-G-A
b) Minta pasien untuk mengejanya secara terbalik.
Analisis Hasil Pemeriksaan
a. Penilaian orientasi:
Pada pasien yang tidak memiliki gangguan orientasi, biasanya tidak mendapatkan kesulitan dalam pemeriksaan ini, namun kadang ada yang membuat kesalahan dalam menyebutkan tanggal atau hari. Kemampuan orientasi dapat menurun pada keadaan delirium terutama waktu dan pada demensia tingkat lanjut.
b. Penilaian kemampuan berbicara dan berbahasa:
| Depresi | Berbicara pelan dengan volumekecil |
| Manik | Berbicara cepat dengan volumekeras |
| Disartria(pelo, cadel) | Gangguan pada artikulasi,pengucapan kata |
| Disfonia(serak, bindeng) | Gangguan dalam fonasi,mengeluarkan bunyi atau suara |
| Disprosodi | Gangguan pada irama bicara, sehingga pasien berbicaradengan irama datar (monoton) |
| Apraksia oral atau apraksia bukofasial | Ketidakmampuan melakukan gerakan otot wajah dan otot bicara namun tenaga dankoordinasi otot normal. |
| Afasia | Gangguan berbahasa, dalam memproduksi atau memahamibahasa. |
| Aleksia | Kehilangan kemampuanmembaca (sebelumnya mampu). |
| Agrafia | Ketidakmampuan mengerti ataumencurahkan isi hati dalam bentuk tulisan. |
c. Penilaian afasia:
| Afasia W_ernicke_ | Afasia Broca | |
| Kualitas bicara spontan | Lancar, biasanya cepat dan fasih.Artikulasibaik, tapi kalimat kurang berarti dan kata-kata yang cacat (paraphasias)atau menciptakan kata-kata baru (neologisme).Ucapan mungkin sama sekali tidakbisa dimengerti | Tidak lancar, lambat, sedikit kata, terlihat berusaha. Artikulasi terganggu, namun kata-kata bermakna |
| Pemahamankata (verbal) | Terganggu | Sedang sampai baik |
| Repetisi(mengulang) | Terganggu | Terganggu |
| Menemukan | Terganggu | Terganggu, walaupun |
| kata | pasien dapatmengenali objek | |
| Membaca | Terganggu | Sedang sampai baik |
| Menulis | Terganggu | Terganggu |
| Letak lesi | Postero-superiorlobus temporal | Postero-inferior lobusfrontal |
d. Penilaian daya ingat/memori:
-
Memori jangka panjang dapat menurun pada demensia tahap akhir.
-
Memori jangka pendek dapat menurun pada demensia dan delirium.
-
Gangguan amnesia dapat menurunkan kemampuan mengingat dan kemampuan mempelajari hal baru dengan nyata, serta menurunkan fungsi sosial-okupasional pasien. Namun mereka tidak memiliki gambaran gejala delirium atau demensia.
-
Kecemasan, depresi dan retardasi mental juga dapat menurunkan kemampuan ingatan jangka pendek
e. Penilaian konsentrasi:
- Deret angka
Pada penilaian menggunakan teknik deret angka, penyebab dari performa pasien yang buruk antara lain:
a) Delirium
b) Demensia
c) Retardasi mental
d) Kecemasan
- Serial 7 dan mengeja terbalik
Pada penilaian menggunakan teknik serial 7 dan mengeja terbalik, penyebab dari performa pasien yang buruk antara lain:
a) Delirium
b) Demensia tingkat akhir
c) Retardasi mental
d) Hilangnya kemampuan berhitung
e) Kecemasan
f) Depresi
g) Pertimbangkan pula tingkat pendidikan pasien yang rendah atau buta huruf
Referensi
a. Bickley. Bates Guide to Physical Examination and History Taking 8th Edition. 2002-08.
b. Duijnhoven, Belle. Skills in Medicine: Neurology Examination. 2009.
- Pemeriksaan Neurologis Lainnya: Patrick Dan Kontra Patrick Tingkat Keterampilan: 4A
Tujuan
Melakukan pemeriksaan Patrick dan kontra Patrick Alat dan Bahan: -
Teknik Pemeriksaan
a. Siapkan alat dan bahan.
b. Jelaskan kepada pasien jenis dan prosedur pemeriksaan yang dilakukan.
c. Minta pasien berbaring di meja periksa dengan kedua tungkai diluruskan.
d. Patrick’s sign
-
Pemeriksa melakukan fleksi sendi lutut, abduksi dan internal rotasi pada salah satu tungkai pasien.
-
Salah satu tangan pemeriksa diletakkan pada anterior superior os iliaka untuk menstabilkan panggul, sedangkan tangan lainnya diletakkan pada lutut pasien yang fleksi kemudian ditekan.
-
Nilai adakah nyeri dan lokasinya, bandingkan tungkai kanan dan kiri.
Gambar 30. Patrick’s sign
e. Contra-patrick’s sign
-
Pemeriksa melakukan fleksi sendi lutut, abduksi dan eksternal rotasi pada salah satu tungkai pasien.
-
Salah satu tangan pemeriksa diletakkan pada anterior superior os iliaka untuk menstabilkan panggul, sedangkan tangan lainnya diletakkan pada lutut pasien yang fleksi kemudian ditekan.
-
Nilai adakah nyeri dan lokasinya, bandingkan tungkai kanan dan kiri.
Analisis hasil pemeriksaan
Patrick’s sign
Pemeriksaan ini dilakukan untuk mengevaluasi kelainan pada sendi panggul atau sendi sakroiliaka. Jika rasanyeri timbul pada sisi ipsilateral anterior, maka hal ini menandakan adanya gangguan sendi panggul pada sisi ipsilateral. Jika nyeri timbul pada sisi kontralateral posterior sekitar sendi panggul, maka hal ini menandakan adanya kelainan pada sendi tersebut.
Contra-patrick’s sign
Pemeriksaan ini merupakan kebalikan dari tindakan patrick’s sign. Bila nyeri timbul pada pemeriksaan ini, maka hal ini menandakan adanya kelainan pada sendi sakroiliaka.
Referensi
Buckup K. Clinical test for the musculoskeletal system:
examinations-signs-phenomena. 2nd ed. Stuttgart: Thieme; 2008.